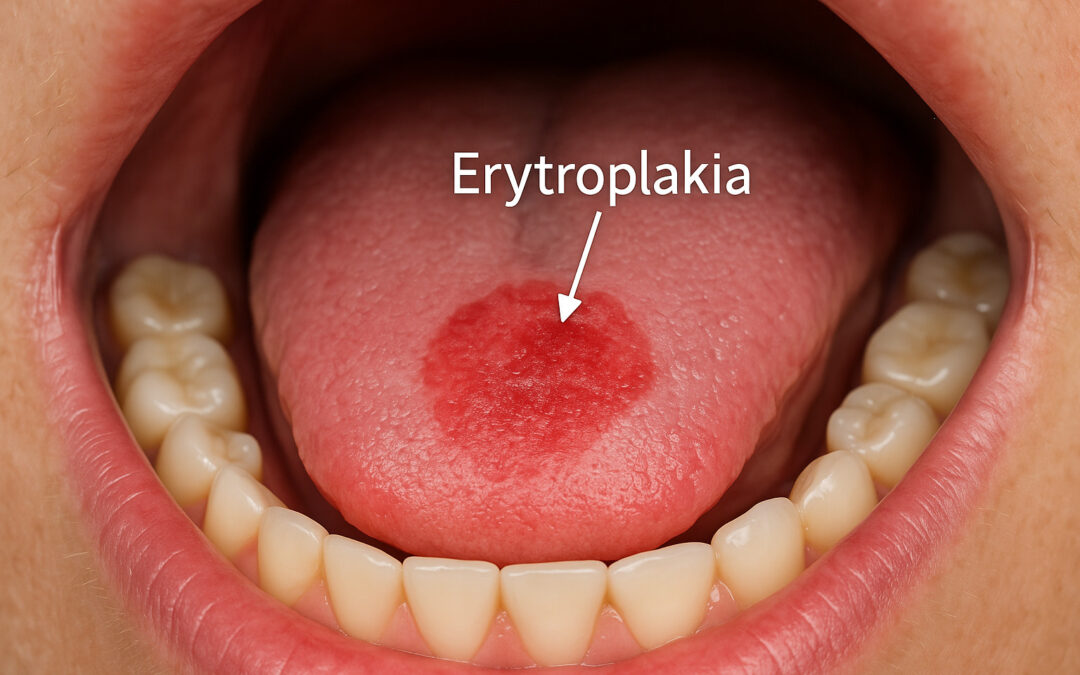
Erytroplakia to czerwona plama lub tarczka na błonie śluzowej jamy ustnej, która nie znika samoistnie i nie może być przypisana innym schorzeniom. Jest jedną z najgroźniejszych zmian przedrakowych, ponieważ w większości przypadków zawiera dysplazję, carcinoma in situ lub raka płaskonabłonkowego. Każda podejrzana zmiana tego typu wymaga natychmiastowej konsultacji i biopsji.
Co to jest erytroplakia?
Erytroplakia to kliniczne określenie stosowane przez lekarzy i stomatologów na opis nieznikającej czerwonej zmiany w jamie ustnej, najczęściej na:
- języku,
- dnie jamy ustnej,
- podniebieniu miękkim.
Zmiana zwykle jest płaska, aksamitna, dobrze odgraniczona, często bez objawów bólowych, co sprawia, że bywa bagatelizowana.
Dlaczego erytroplakia jest groźna?
Erytroplakia to jedna z najpoważniejszych zmian przedrakowych. Badania histopatologiczne wykazały, że ponad 80% przypadków erytroplakii zawiera zaawansowaną dysplazję lub raka in situ, a znaczna część to już inwazyjny rak płaskonabłonkowy.
W odróżnieniu od leukoplakii (białe zmiany), erytroplakia ma znacznie wyższy potencjał transformacji nowotworowej.
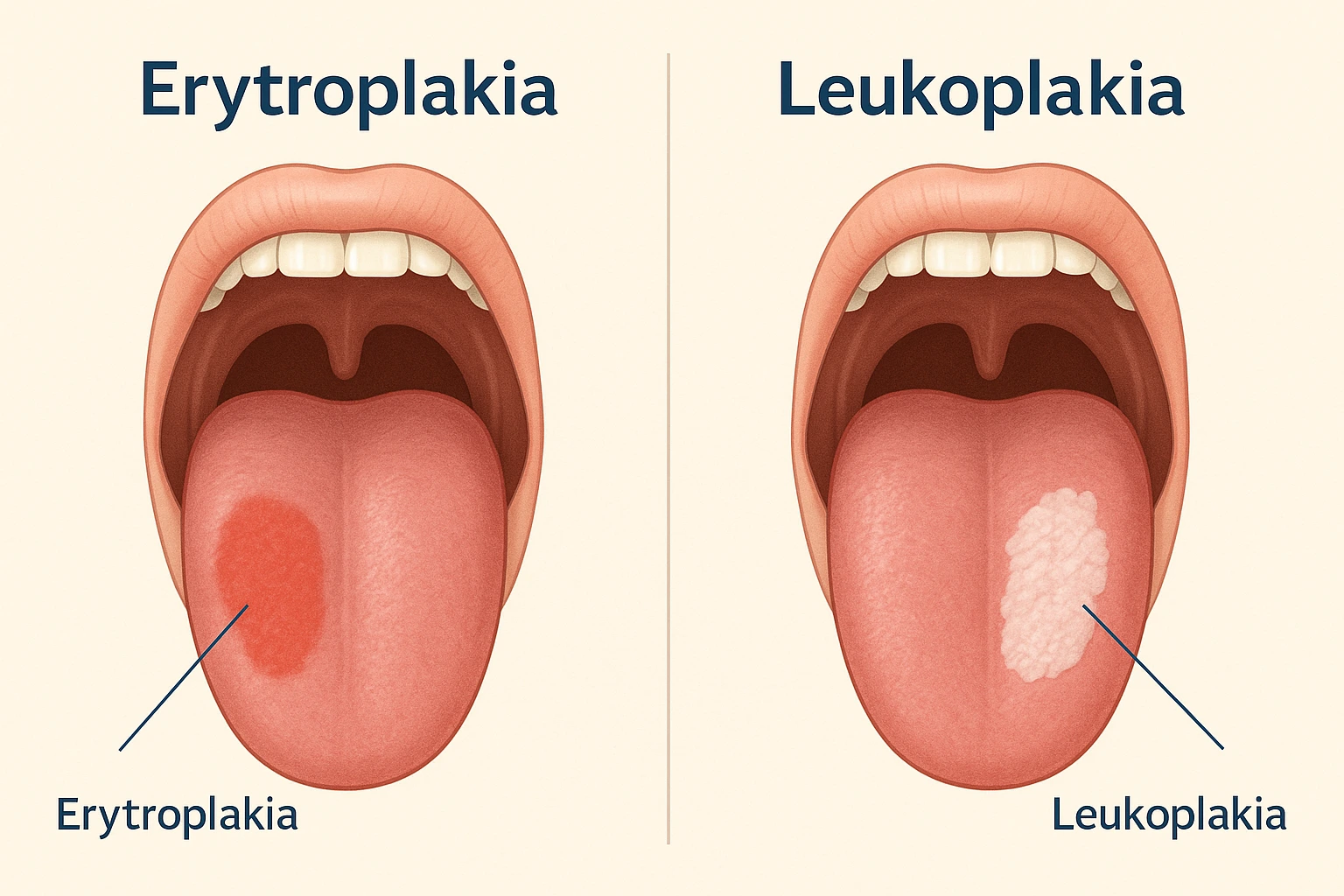
Erytroplakia a leukoplakia – różnice
Choć nazwy brzmią podobnie, erytroplakia i leukoplakia to dwa różne typy zmian potencjalnie przedrakowych w jamie ustnej:
-
Erytroplakia
-
Wygląd: czerwona, aksamitna plama, dobrze odgraniczona od otoczenia.
-
Lokalizacja: najczęściej język, dno jamy ustnej, podniebienie miękkie.
-
Ryzyko nowotworowe: bardzo wysokie – ponad 80% przypadków zawiera zaawansowaną dysplazję lub raka in situ.
-
Objawy: zazwyczaj bezbolesna, co sprawia, że bywa ignorowana.
-
-
Leukoplakia
-
Wygląd: biała, zrogowaciała plama, której nie można zeskrobać.
-
Lokalizacja: policzki, dziąsła, język.
-
Ryzyko nowotworowe: niższe niż w erytroplakii, ale nadal istotne (ok. 1–20% przypadków ulega transformacji).
-
Objawy: zwykle bezobjawowa, czasem uczucie szorstkości w jamie ustnej.
-
Najważniejsza różnica: erytroplakia wiąże się z znacznie wyższym ryzykiem transformacji nowotworowej niż leukoplakia, dlatego każda taka zmiana wymaga pilnej diagnostyki i leczenia.
Jakie są czynniki ryzyka powstawania erytroplakii?
Najważniejsze czynniki sprzyjające rozwojowi erytroplakii i jej przemianie nowotworowej to:
- palenie tytoniu,
- spożywanie alkoholu,
- przewlekłe drażnienie mechaniczne (np. źle dopasowana proteza),
- infekcja wirusem HPV (szczególnie typy onkogenne),
- niedobory witaminowe (zwłaszcza witaminy A, żelaza).
Jak rozpoznać erytroplakię?
Rozpoznanie erytroplakii stawia się klinicznie, ale ostateczne potwierdzenie wymaga biopsji i badania histopatologicznego. Każda zmiana czerwona w jamie ustnej, która utrzymuje się dłużej niż 2 tygodnie i nie ma oczywistej przyczyny (np. urazu), powinna zostać zbadana przez specjalistę.
Jak wygląda leczenie erytroplakii?
Leczenie polega na chirurgicznym usunięciu zmiany (wycięcie chirurgiczne lub laserowe) z marginesem tkanek zdrowych. W przypadku stwierdzenia raka in situ lub wczesnego raka płaskonabłonkowego takie leczenie bywa wystarczające.
Po zabiegu konieczna jest regularna kontrola w celu wykluczenia nawrotu lub pojawienia się nowych zmian.
Jak zapobiegać erytroplakii?
Profilaktyka obejmuje:
- unikanie palenia i alkoholu,
- leczenie przewlekłych stanów zapalnych jamy ustnej,
- prawidłowe dopasowanie protez zębowych,
- dbanie o higienę jamy ustnej,
- szczepienia przeciw HPV (mogą zmniejszać ryzyko nowotworów głowy i szyi).
Podsumowanie
Erytroplakia to rzadka, ale wyjątkowo niebezpieczna zmiana przedrakowa jamy ustnej. W większości przypadków kryje w sobie raka lub zaawansowaną dysplazję, dlatego wymaga pilnej diagnostyki i leczenia chirurgicznego. Każda utrzymująca się czerwona zmiana w jamie ustnej powinna zostać skonsultowana z lekarzem.
Źródła
- Warnakulasuriya, S., Kujan, O., Aguirre-Urizar, J. M., Bagan, J. V., González-Moles, M., Kerr, A. R., … & Lodi, G. (2020). Oral potentially malignant disorders: A consensus report from an international seminar on nomenclature and classification. Oral Diseases, 27(8), 1862-1880. https://onlinelibrary.wiley.com/doi/10.1111/odi.13704
- Reichart, P. A., & Philipsen, H. P. (2005). Oral erythroplakia–a review. Oral Oncology, 41(6), 551–561. https://www.sciencedirect.com/science/article/abs/pii/S136883750500028X?via%3Dihub
- Speight, P. M., & Khurram, S. A. (2018). Oral potentially malignant disorders: Risk of progression to malignancy. Oral Surgery, Oral Medicine, Oral Pathology and Oral Radiology, 125(6), 612–627. https://www.oooojournal.net/article/S2212-4403(17)31248-8/fulltext
- van der Waal, I. (2010). Potentially malignant disorders of the oral and oropharyngeal mucosa; terminology, classification and present concepts of management. Oral Oncology, 45(4–5), 317–323. https://www.sciencedirect.com/science/article/abs/pii/S1368837508001711?via%3Dihub

Redakcja ReceptaX to grupa wykwalifikowanych lekarzy i specjalistów, dzielących się swoją wiedzą i doświadczeniem w zakresie tematów medycyny i zdrowia. Nasi autorzy to specjaliści z różnych dziedzin medycyny, którzy z zaangażowaniem tworzą artykuły, aby przybliżyć Państwu tematykę telemedycyny, procesu uzyskiwania e-recepty online oraz innych aspektów zdrowia w kontekście najnowszych badań i informacji ze świata nauki. Naszym celem jest dostarczanie rzetelnych i praktycznych informacji, które pomogą Państwu lepiej zrozumieć możliwości zdalnej opieki medycznej i ułatwią dostęp do informacji z dziedziny zdrowia i medycyny.